Ce este ulcerul gastric și cum se poate trata?
- Robert Racz
- Nutriționist - Dietetician
Stomacul este un organ musculo-cavitar, asemenea unui sac, având capacitatea de a acomoda o cantitate mare de alimente (capacitatea acestuia poate ajunge până la un maxim de aproximativ 2L) și este echipat pentru a îndeplini 3 funcții importante:
- Stocarea temporară a alimentelor
- Producția secrețiilor gastrice necesare digestiei
- Mixarea alimentelor cu secrețiile gastrice
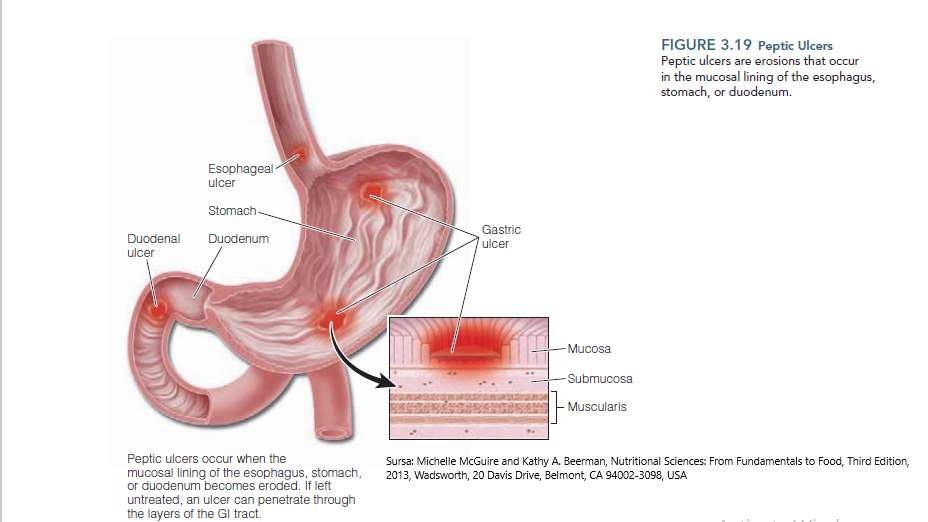
Interiorul stomacului este tapetat de un mucus care formează un strat protector, având rolul de a preveni lezarea țesutului sau căptușelii stomacului de către acidul gastric. În lipsa acestui strat, căptușeala stomacului nu ar putea să facă față acestui mediu agresiv, rezultând în cele din urmă răni sau ulcerații.
Cu toate că în general bariera mucoasă protejează cu succes stomacul, uneori eșuează, având ca rezultat instalarea ulcerului gastric, iar dacă nu este tratat poate să erodeze sau să avanseze treptat prin mai multe straturi de țesuturi, iar acest lucru poate să ducă la complicații severe cum ar fi hemoragii și infecții în cavitatea abdominală.
Contrar a ceea ce se credea până acum, majoritatea ulcerelor gastrice nu sunt cauzate de stres sau de consumul unor alimente picante. Cercetările au demonstrat că aproximativ 95% dintre toate ulcerele sunt cauzate de o bacterie minusculă cu formă spiralată ce poartă numele de Helicobacter pylori (H. pylori), iar restul de 5% sunt cauzate de folosirea unor medicamente antiinflamatoare (aspirina si ibuprofenul) și producția excesivă de acid gastric (1,2,3). Cu toate acestea, ideea cum că ulcerul gastric este cauzat de o bacterie a fost acceptată cu greu de către comunitatea medicală. Părea foarte improbabil ca o bacterie să supraviețuiască în mediul acid al stomacului, însă acest lucru s-a schimbat în 1982 când Barry Marshall și Robin Warren au demonstrat că H. pylori poate să “sape” în stratul protectiv de mucus, expunând astfel straturile mai sensibile care se află sub acesta la sucurile gastrice acide.
Pentru a demonstra teoria lor cum că H. pylori poate să supraviețuiască în mediul acid al stomacului, Dr. Marshall a înghițit în mod voluntar bacteria (4). Zece zile mai târziu a dezvoltat o gastrită acută (o inflamație a căptușelii stomacului). Prezența H. pylori a fost confirmată mai târziu în urma examinării unei probe din țesutul său gastric. Datorită convingerii științifice a lui Marshall și Warren, bacteria H. pylori este acceptată de toată comunitatea medicală ca fiind cauza principală în dezvoltarea ulcerului gastric. În 2005, Marshall și Warren au câștigat Premiul Nobel la Medicină pentru această descoperire.
Cel mai comun simptom asociat cu ulcerul este o durere la nivelul stomacului, descrisă frecvent ca o arsură sau „roadere”, care se ameliorează când se consumă alimente. Alte simptome care pot să apară sunt o durere intermitentă în regiunea abdominală, scădere în greutate, pierderea apetitului și vărsăturile.
Tratament
În prezent, doctorii tratează majoritatea persoanelor diagnosticate cu ulcer cu o combinație de terapii, care se adaptează pentru fiecare caz în parte (3, 5, 6, 7):
- Se evită alimentele care nu sunt tolerate bine și care cauzează durere sau disconfort în fazele acute. Toleranța variază de la persoană la persoană, motiv pentru care aceasta trebuie testată pentru fiecare aliment. Ceea ce ii face rău unei persoane poate să fie tolerat fără probleme de către altă persoană.
- Medicamente antisecretorii care au rolul de a reduce secreția acidului gastric și a pepsinei, împiedicând astfel agravarea ulcerului.
- Medicamente antiacide care au rolul de a tampona aciditatea.
- Antibiotice pentru a inhiba și distruge bacteria H. pylori.
- Alte medicamente care au capacitatea de a forma un strat protector la nivelul ulcerului.
Recomandări alimentare
Nu există alimente care să agraveze ulcerul în sine (leziunea), însă unele dintre acestea pot să cauzeze reflux gastroesofagian sau supraproducție de acid gastric care se manifestă prin durere și indigestie, iar anumite alimente ar trebui evitate tocmai pentru că sunt cunoscute ca provocând aceste lucruri. Dintre alimentele de evitat amintim:
- cafeaua
- ciocolata
- alcoolul
- cola sau alte băuturi carbogazoase
- laptele (poate să crească producția de acid, deși înainte se credea că ajută la ulcer)
- lactatele grase
- carnea grasă
- alimentele prăjite sau foarte grase
- alimentele iuți, picante
- citricele
- roșiile
Pe de altă parte, anumite alimente sunt recomandate pentru că lupta cu infecția bacteriană, venind în sprijinul sistemului imunitar si al tratamentului medicamentos, iar pe lângă acest aspect aduc un aport de antioxidanți, vitamine, probiotice si alți nutrienți care ajută la vindecarea leziunii. Aceste alimente ar fi:
- Legume: conopida, varza, ridichii, cartofii (fierți, copți, piure), broccoli (sulforanul din broccoli poate sa inhibe activitatea H. pylori), vegetale cu frunze verzi cum ar fi spanacul, ardeiul gras roșu, morcovii
- Fructe: mărul, afinele, zmeura, murele, căpșunile, cireșele
- fulgii de ovăz
- lactatele slabe
- alimente bogate in probiotice ( iaurtul, kefirul, varza murată)
- uleiul de măsline
- carnea slabă
- peștele slab
- ouă (mai degrabă fierte sau poșate)
- mierea
- turmericul
- ceaiul verde
De menționat din nou, însă, că toleranța pentru aceste alimente trebuie verificată, întrucât poate varia de la persoană la persoană.
De asemenea ar trebui evitat consumul unor cantități mari de mâncare la o masă și mâncatul cu 2-3 ore înainte de culcare.
În încheiere
Ulcerul se poate trata, însă trebuie:
- Urmat tratamentul medicamentos cu antibiotic (dacă se datorează infecției cu H. pylori) și/sau medicament antiacid (în funcție de recomandările medicului gastroenterolog).
- Evitate medicamentele antiinflamatoare care pot agrava leziunea.
- Evitate alimentele care cresc productia de acid gastric și pot înrăutăți simptomele.
- Consumate alimentele benefice care ajută în procesul vindecării și nu produc disconfort.
- Avută răbdare până când infecția bacteriană este învinsă și leziunea este vindecată.
Surse
- National Institutes of Health Consensus Statement. Helicobacter Pylori in Peptic Ulcer Disease. Bethesda, Md: NIH Office of Medical Applications of Research. 1994;12(1):1-15.
- Marshall B, Warren J. Unidentified curved bacilli in the stomach of patients with gastritis and peptic ulceration. Lancet. 1984;1:1311-1315.
- A breakthrough in ulcer treatment. Tufts University Diet and Nutrition Letter. 1996;13(11):4-6.
- Blaser MJ. The bacteria behind ulcers. Scientific American. 1996;274:104–7. Meuler DA. Helicobacter pylori and the bacterial theory of ulcers. 2010 National Center for Case Study Teaching in Science. University of Buffalo. Available from: http://sciencecases.lib.buffalo.edu/cs/files/peptic_ulcer.pdf.
- Rubin, R, Cascade, E, Peura D, et al. Diagnosis and eradication of helicobacter pylori in the management of peptic ulcer disease: a decision analysis model. Am J Man Care. 1996; 2(4):375-383.
- Rubin R, Cascade E, Barker R, et al. Management of dyspepsia: a decision analysis model. Am J Man Care. 1996;2(6):145-153.
- Sung J, Chung S, Ling T, et al. Antibacterial treatment of gastric ulcers associated with helicobacter pylori. N Engl J Med. 1995;332:139-142.
 Robert
Robert